O que é a espondilolise e a espondilolistese?
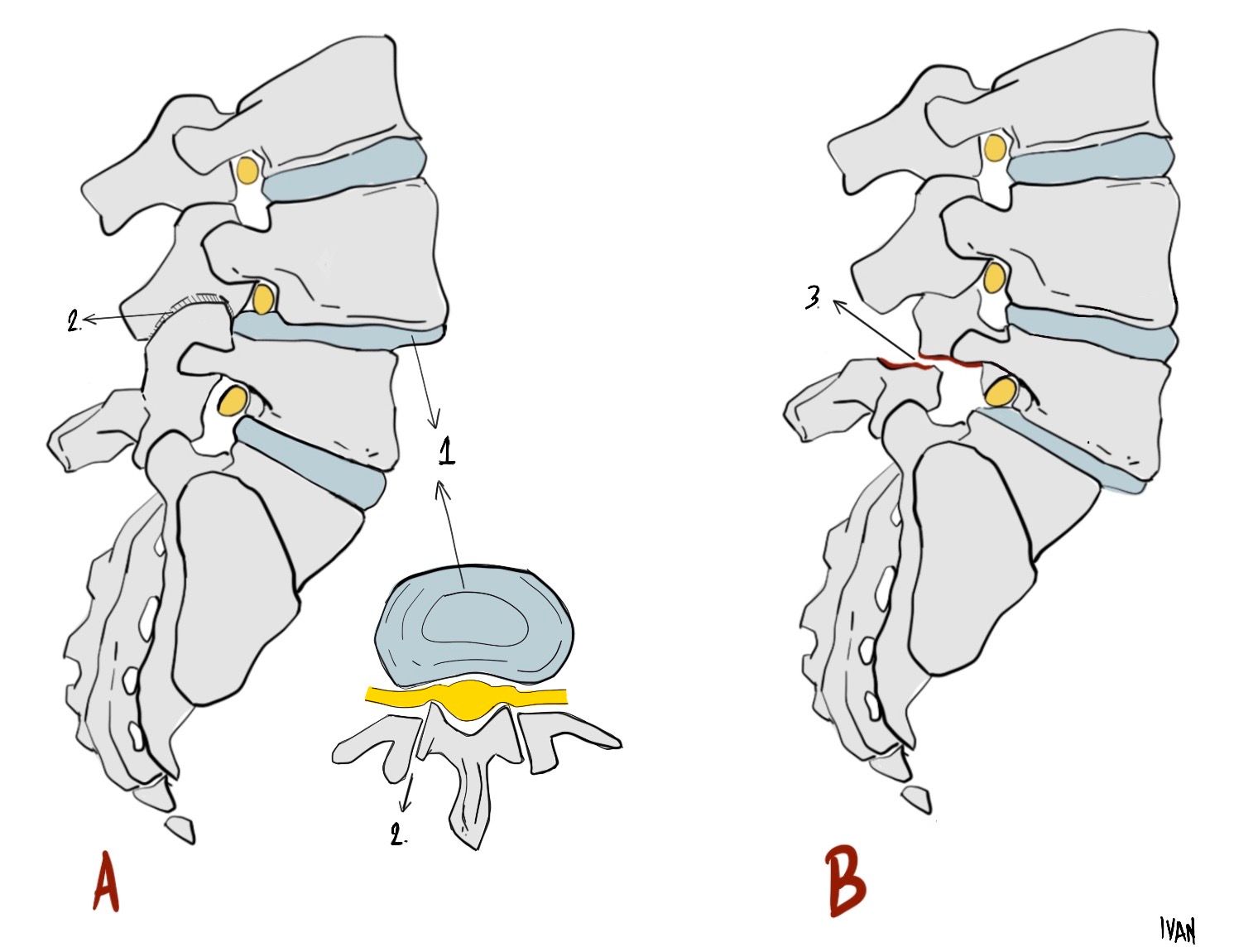
O termo "espondilolistese" vem do grego "espôndilo", que significa vértebra adjacente, e "olistese", que significa escorregamento, ou seja, escorregamento de vértebra adjacente. Já o termo "espondilólise" refere-se apenas a um defeito na vértebra sem escorregamento. Este defeito pode ocorrer em diversas partes da vértebra, principalmente nos elementos posteriores. Pode ser uma lesão óssea propriamente dita, como uma fratura da pars interarticular ou dos pedículos, ou pode ser uma alteração da conformação da vértebra, como, por exemplo, uma deformidade das facetas articulares que permite o escorregamento de uma vértebra sobre a outra.
Epidemiologia
A prevalência do defeito na pars interarticulares ocorre em 5% da população geral. A história familiar, gênero e raça têm suas implicações. A espondilolistese ocorre em 15% a 70% entre parentes de primeiro grau de um indivíduo com espondilolistese. A lise da pars interarticulares é três vezes mais frequente em meninos do que em meninas, porém o escorregamento é três vezes mais frequente em meninas do que em meninos.
A prevalência de espondilolistese na população branca é de 6%, sendo este valor duas a três vezes maior do que na população negra. No caso da espondilolistese degenerativa, esta ocorre seis vezes mais nas mulheres do que nos homens, é seis a nove vezes mais comum entre L4 e L5 e tem incidência quatro vezes maior com L5 sacralizado. Já no caso do tipo ístmico, esta ocorre duas a três vezes mais em homens, e as vértebras mais acometidas são L5-S1, sendo que 50% apresentam apenas espondilólise sem escorregamento.
Etiopatogenia
A causa da espondilolistese depende do tipo que estamos analisando. Um dos mecanismos causadores da espondilolistese é o chamado traumático, comum nas espondilolisteses do tipo ístmico. Quando a coluna lombar estende, o processo articular da vértebra cranial impacta na pars interarticulares da vértebra caudal; impactos repetitivos podem causar fratura por estresse na vértebra caudal. Atividades como ginástica, vôlei, ou doenças como Cifose de Scheuermann que levam a uma hiperextensão da coluna lombar têm uma prevalência aumentada de espondilolistese. Outra justificativa para esta lesão seria que a pars suporta menos tensão do que compressão. Estudos mais recentes apontam para uma terceira causa, que seria uma alteração na placa de crescimento da vértebra S1, que permitiria o escorregamento em primeiro lugar.
Outro mecanismo, no caso da espondilolistese displásica (veja abaixo), seria a própria malformação congênita que ocorre principalmente nos elementos posteriores das vértebras.
No caso da espondilolistese do tipo degenerativo, a causa depende de fatores como degeneração discal, frouxidão ligamentar, artrose facetária, orientação facetária, grau de lordose lombar e fatores hormonais.
Quanto à história natural, nos casos de espondilolistese degenerativa, o melhor trabalho estudo realizado foi de Matsunaga que seguiu 40 pacientes com espondilolistese degenerativa por 8 anos em média. Ele notou que apenas 10% dos pacientes tiveram deterioração clínica, 30% tiveram progressão do escorregamento, porém destes, nenhum teve deterioração clínica. Esta falta de correlação entre progressão do escorregamento e deterioração clínica também foi notada por outros autores.
Classificação
Existem cinco tipos de espondilolisteses: displásico, ístmico, degenerativo, traumático e patológico.
O tipo displásico ocorre por uma alteração congênita nas facetas articulares, permitindo o escorregamento entre elas. Neste caso, o arco posterior da vértebra está íntegro, assim conforme este escorregamento ocorre, este arco comprime os elementos posteriores da cauda equina, podendo gerar sintomas neurológicos precoces. Este é o único tipo de espondilolistese que pode ocorrer no nascimento.
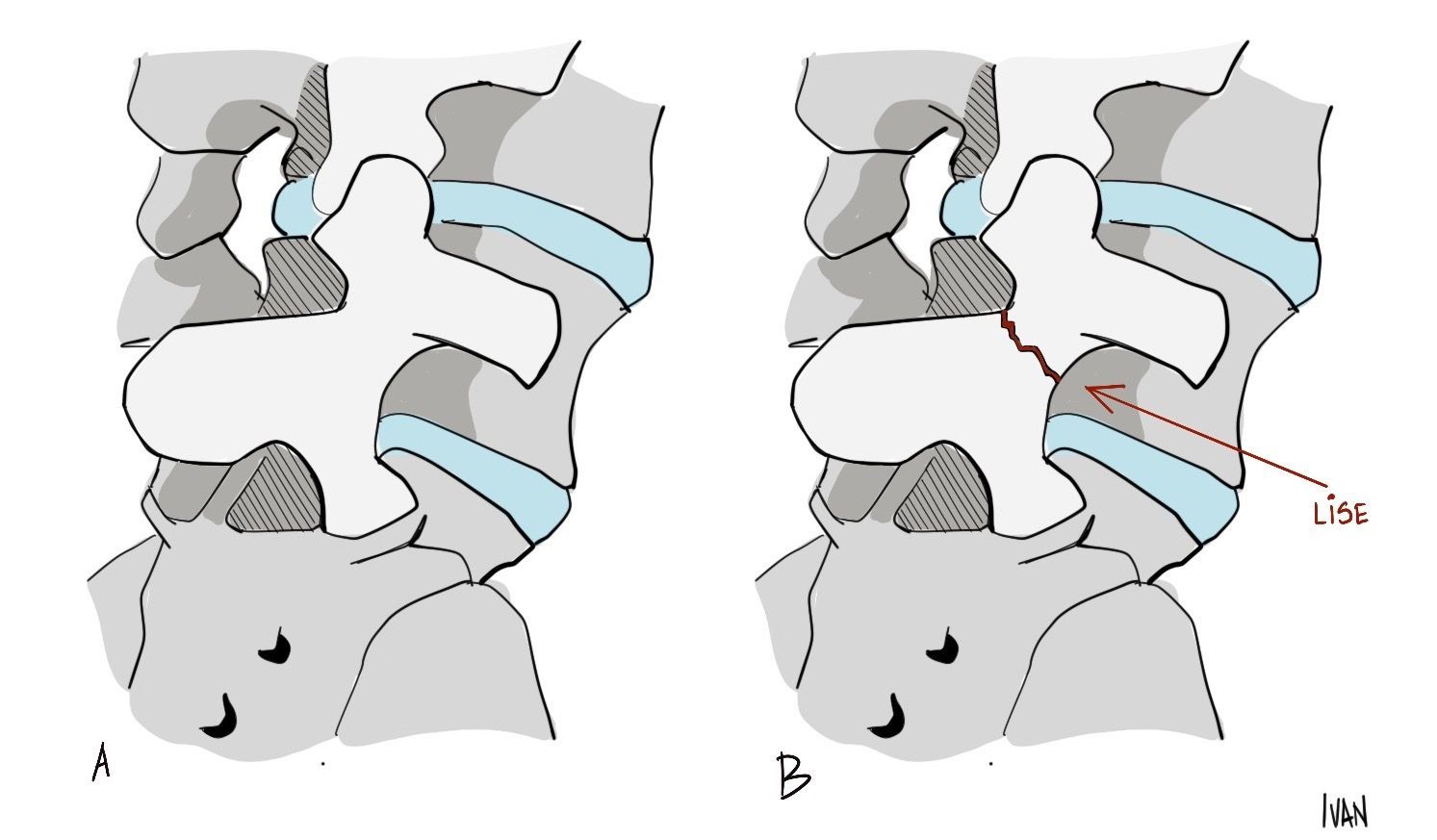
O tipo ístmico envolve uma lesão em uma região denominada pars interarticulares. A pars interarticulares corresponde à região óssea mais afilada entre a faceta inferior e superior de cada lado. Existem três subclasses desta lesão: A - fratura por estresse da pars interarticulares, B - alongamento da pars interarticulares, C - fratura aguda da pars interarticulares. Os tipos displásico e ístmico são os mais comumente encontrados em crianças, sendo responsáveis por 85% dos casos nesta faixa etária.
A espondilolistese degenerativa ocorre em decorrência do processo de osteoartrose causado pela degeneração discal, levando a incompetência facetária.
A
espondilolistese traumática
é causada por fratura dos elementos posteriores, podendo ser em qualquer parte, exceto na pars interarticulares, como, por exemplo, nos pedículos.
Finalmente, a
espondilolistese patológica
é causada por uma lesão tumoral primária ou metastática que leva à instabilidade e ao escorregamento de uma vértebra em relação à outra.
Os
tipos displásico e ístmico podem ser classificados como congênitos, enquanto os tipos degenerativo, traumático e patológico podem ser classificados como degenerativos.
A severidade da
espondilolistese pode ser medida de acordo com seu escorregamento, de acordo com a classificação radiográfica de Meyerding: 1 - translação até 25%, 2 - translação de 26-50%, 3 - translação de 51-75%, 4 - translação 76-100% e 5 - translação acima de 100%, também denominado espondiloptose.
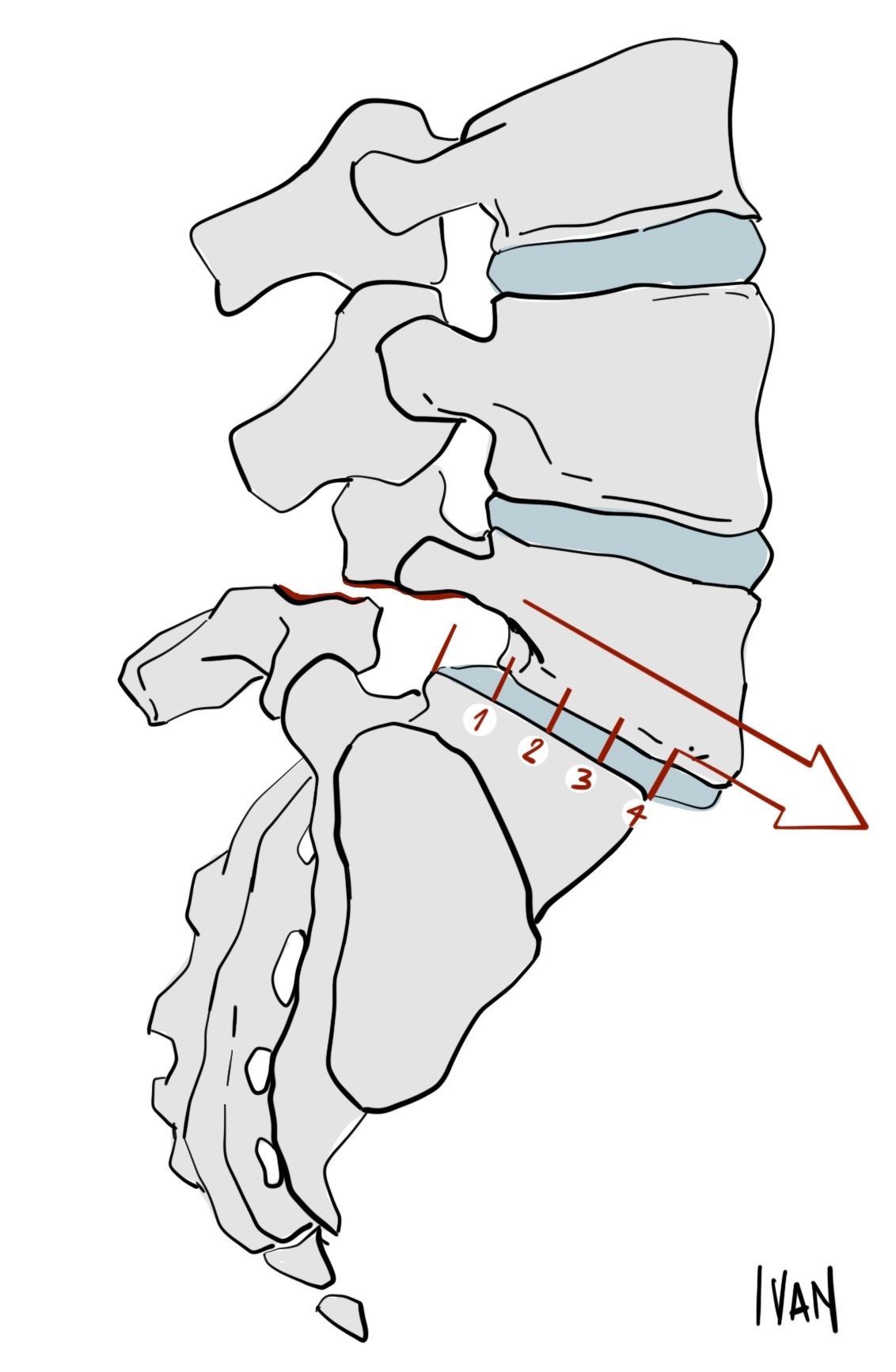
A grande maioria dos casos (75%) é do tipo 1, enquanto 20% dos casos são do tipo 2. Uma segunda classificação divide as espondilolisteses em dois grupos: o primeiro denominado de baixo grau ou estável corresponde àqueles com escorregamento menor que 50%, o segundo denominado alto grau ou instável corresponde àqueles com escorregamento maior que 50%. As lesões de alto grau, em geral, são as mais desafiadoras para o cirurgião e, entre elas, em especial a espondiloptose, neste caso a vértebra de L5 cai na frente da vértebra de S1).
Diagnóstico
História clínica e exame físico
A maioria das crianças com dor lombar (75%) a causa é idiopática ou também chamada de “sobreuso”. Das causas identificáveis, a principal causa é espondilolistese ístmica. A criança normalmente descreve dor relacionada aos exercícios, sendo que 40% relatam um evento traumático específico. Espondilolistese de alto grau (maior que 50% de escorregamento) em crianças é caracterizada por um degrau à palpação lombossacra e um sacro retrovertido. No exame, é notada ainda a retração da musculatura isquiotibial e alteração da marcha (sinal de Phalen-Dickson), que corresponde à marcha com flexão dos quadris e joelhos.
A escoliose pode estar associada em 13-60% com a espondilolistese, sendo em geral causada pela dor e rotação da vértebra de L5. Após o procedimento cirúrgico na região da listese, ela se resolverá. No caso das espondilolisteses displásicas, estas frequentemente levam a um quadro neurológico mais precoce com níveis menores de escorregamento, devido à compressão da cauda equina pelo arco posterior, sendo necessária uma abordagem cirúrgica precoce.
Quando um adulto com espondilolistese ístmica de baixo grau requer atendimento médico, frequentemente sua queixa está relacionada à dor em membro inferior. A dor, em geral, é causada pelo chamado “gancho” ósseo que faz parte do seguimento da vértebra superior que escorregou, comprimindo assim a raiz na região do forame. Já nos casos de espondilolistese degenerativa, a dor lombar é a principal queixa.
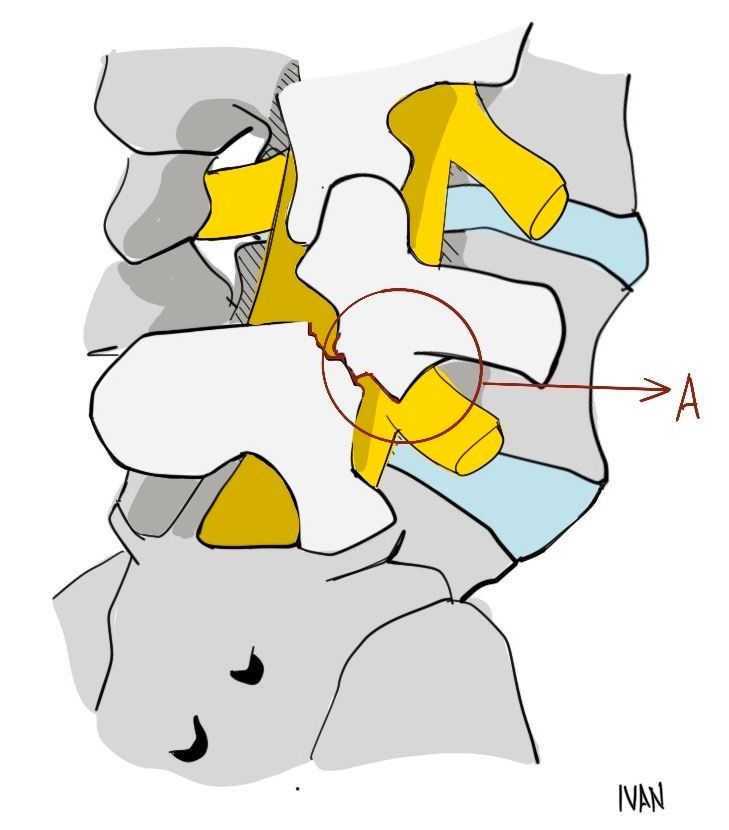
Exames de Imagem
Devem ser realizadas radiografias colimadas em AP e perfil da região lombo sacra. No Rx em perfil, é possível avaliar o grau de escorregamento de acordo com a classificação de Meyerding. Pode-se ainda avaliar o chamado ângulo de escorregamento.
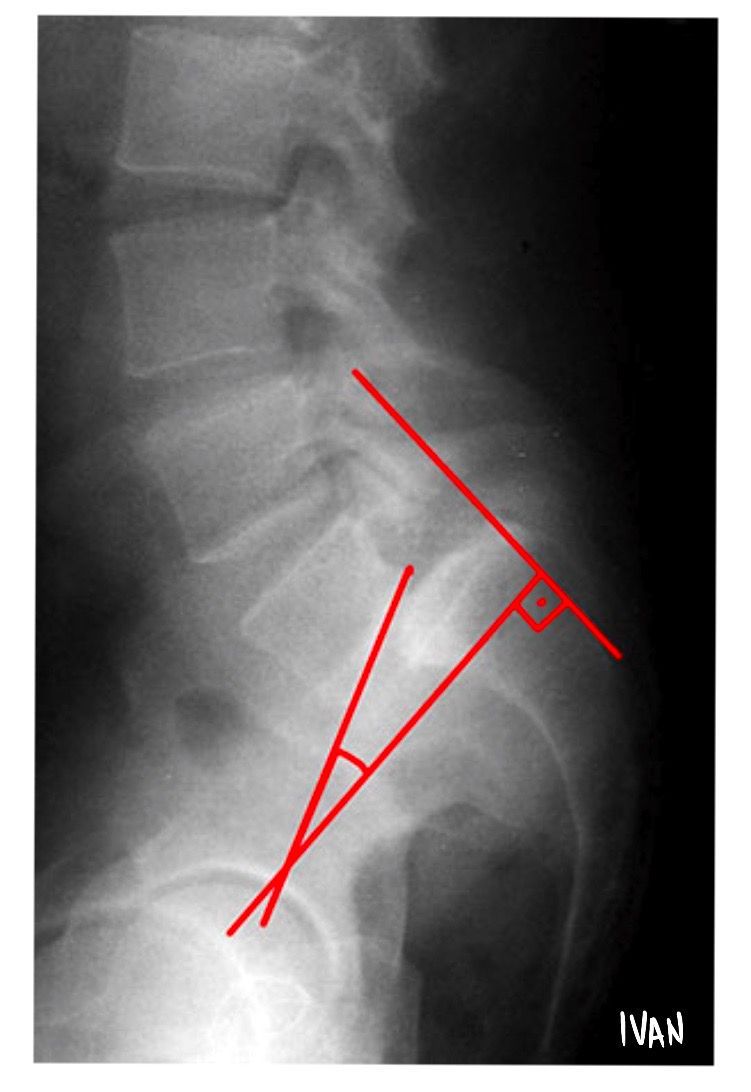
Desenha-se uma linha perpendicular ao aspecto posterior do sacro e outra ao longo da borda inferior da vértebra de L5. Um valor positivo alto para o ângulo de escorregamento (em geral maior que 45 graus) indica que a vértebra L5 está muito inclinada, aumentando suas chances de escorregar. Outro ângulo que pode ser analisado é o chamado ângulo de inclinação sacral, que corresponde ao ângulo entre uma linha traçada na parte posterior do sacro e uma linha vertical. Para este ângulo, valores maiores que 55 graus têm maior risco para progressão.
A cronicidade do escorregamento pode ser refletida em algumas alterações visíveis no Rx, como uma vértebra L5 trapezoidal e um domo sacral arredondado.
O Rx em AP pouco ajuda, porém no caso de uma espondiloptose, é possível notar o clássico sinal da vértebra em "chapéu de Napoleão".
Para avaliar defeitos da pars, são utilizadas radiografias oblíquas, nas quais pode notar o sinal do "Scotty dog", que corresponde à lesão da pars interarticulares.
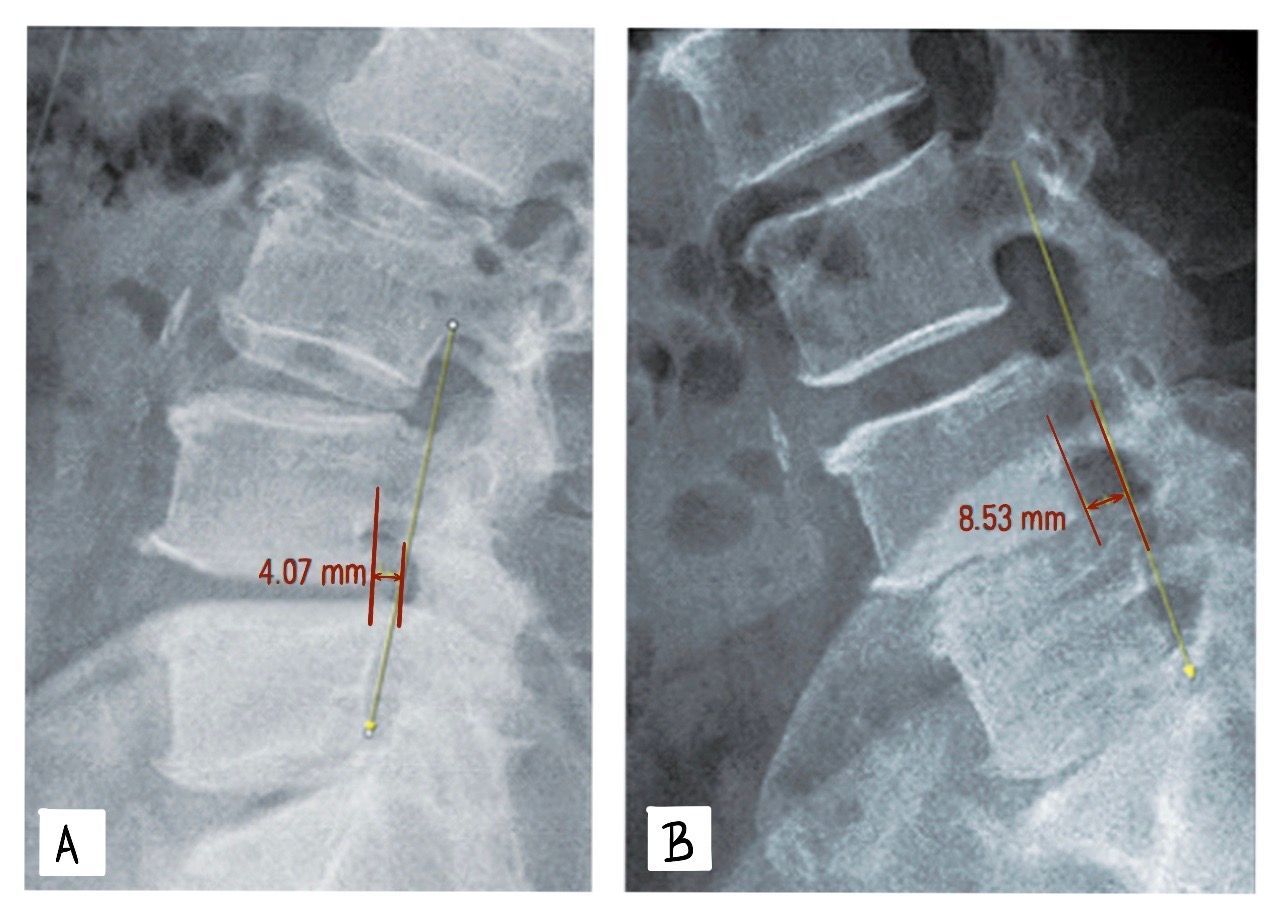
Pode-se ainda, no caso de necessidade de tratamento cirúrgico, solicitar radiografias panorâmicas de coluna vertebral, principalmente em perfil, para análise do balanço sagital, e radiografias dinâmicas em flexo-extensão para obter informações quanto à instabilidade local. No caso das radiografias panorâmicas, uma linha vertical deve ser traçada no corpo da vértebra C7 até o solo; se a distância medida entre esta linha e o canto póstero-superior do corpo da vértebra de S1 for menor ou igual a 2,5 cm para frente ou para trás, então é dito que o balanço é neutro; caso esta medida seja maior que 2,5 cm para frente, então é dito que o balanço é positivo, e se for para trás é dito que o balanço é negativo. No caso das radiografias dinâmicas em flexo-extensão, um valor angular comparativo entre duas medidas maior que 11 graus e um valor de translação maior que 4,5 mm são indicativos de instabilidade local.
O papel da tomografia computadorizada é bastante importante no caso de dúvida, principalmente nos casos de espondilólise. Ela pode diferenciar a dor lombar baixa de uma espondilólise de um osteoma osteoide, que é um importante diagnóstico diferencial, e pode analisar um quadro de recidiva de uma espondilólise após sua cicatrização, o que seria de difícil visualização no Rx.
Além disso, em conjunto com a cintilografia (SPECT), pode-se detectar casos de pré-lise (tomografia normal e SPECT positivo) ou casos de não união (tomografia com alteração e SPECT positivo).
A RNM é o exame único mais completo. Nela, pode-se avaliar se a lesão é aguda ou crônica, observar o estado dos discos vertebrais adjacentes, observar compressão da cauda equina em casos severos e observar compressão de raiz na saída do forame.
Tratamentos
O tratamento da espondilolistese depende de diversos fatores, como foi avaliado anteriormente: tipo da espondilolistese, grau de escorregamento, idade do paciente, parâmetros de imagem que indiquem um risco maior ou menor de progressão ou que indiquem se o quadro é agudo ou crônico.
No caso da espondilólise ou espondilolistese de baixo grau na criança, é iniciado tratamento conservador com a retirada das atividades esportivas, drogas anti-inflamatórias combinadas com um programa de exercícios focado na diminuição da lordose lombar e diminuição da contratura da musculatura posterior da coxa. Após a melhora dos sintomas, o paciente deve ter seguimento anual até a maturidade, pois pode haver o risco de progressão com a adolescência. A chave do tratamento é a diminuição da lordose. Colete com leve cifose (15 graus de flexão) pode ser moldado e usado em crianças muito sintomáticas ou naquelas que têm SPECT positivo, indicando assim um quadro agudo com potencial para cicatrização. Caso não haja melhora em 3 meses ou houver progressão do escorregamento, fica indicado tratamento cirúrgico.
Mais de 80% das crianças tratadas de maneira conservadora têm resolução dos sintomas. A taxa estimada para consolidação dos defeitos varia na literatura. Pode se dizer que aproximadamente 75% das lesões agudas cicatrizam, sendo que 100% das lesões unilaterais e 50% das lesões bilaterais cicatrizam. As lesões crônicas não irão cicatrizar, porém a união fibrosa parece deixar esses pacientes assintomáticos.
No caso da espondilolistese do adulto, independente do grau, o tratamento inicial deve ser fisioterápico, com base na diminuição da contratura da musculatura posterior da coxa, diminuição da lordose lombar e exercícios de fortalecimento do tronco.
Quanto ao tratamento cirúrgico, existem opções de síntese e de fusão (artrodese) com ou sem descompressão associada.
No caso das espondilólises que não melhoraram com tratamento conservador, pode-se indicar a síntese da fratura da pars, desde que no exame de RNM, o disco entre a lesão esteja preservado. Para tentar ser mais específico quanto à melhora da dor do paciente com uma síntese, pode-se realizar o teste de infiltração de lidocaína no defeito com foi descrito por Suh. Neste teste, há a melhora da dor referida pelo paciente com a injeção de lidocaína no defeito. Existem vários tipos de síntese como: amarrilho em oito no transverso, parafusos diretamente pelo defeito, parafusos e ganchos sublaminares.
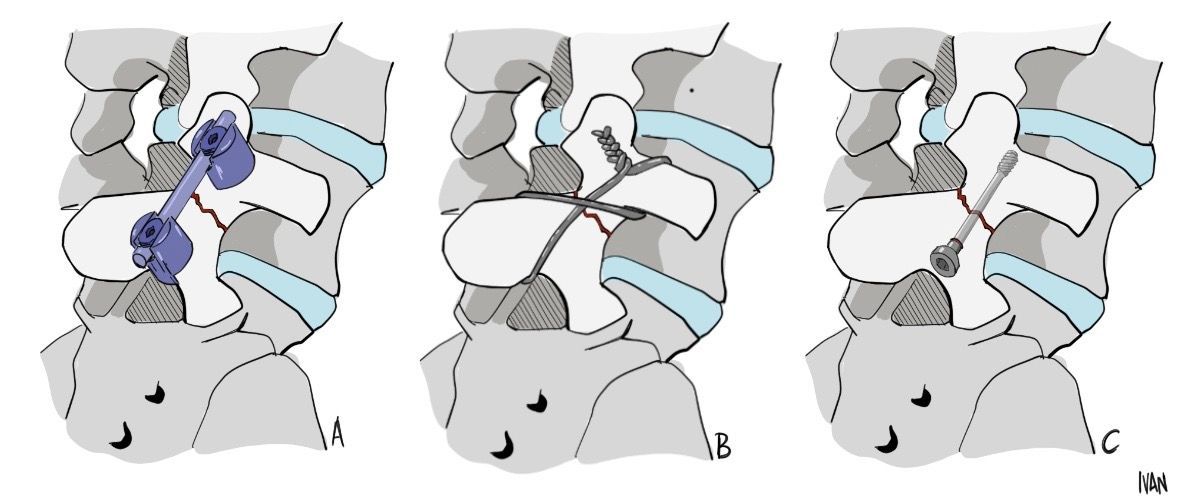
Caso haja dúvida quanto à qualidade do disco ou suspeita-se de instabilidade entre os níveis, fica indicada a artrodese. Em geral, não é necessária a instrumentação, principalmente em pacientes mais jovens.
A descompressão, em geral, está indicada quando o paciente começa a ter alterações neurológicas, estas podem ser devido à compressão da raiz pelo “gancho” como foi dito anteriormente ou devido à compressão das raízes da cauda equina pelos elementos posteriores. O que acontece precocemente no caso das espondilolisteses displásicas e somente em casos avançados no caso das outras espondilolisteses.
A descompressão deve ser ampla e bilateral, com remoção de toda lâmina (procedimento de Gill), deve-se ainda ter uma atenção especial à descompressão foraminal para liberação da raiz comprimida pelo gancho, sendo necessário às vezes a realização de uma facetectomia (retirada da articulação facetária). Em geral, quando é realizada uma descompressão devido à sua característica instabilizante, é necessária a fusão.
No caso das espondilolisteses, o instrumental aumenta a taxa de fusão, melhorando os resultados clínicos. Quanto à fusão intervertebral, existem várias vantagens teóricas em realizar este procedimento: aumento da área de contato para artrodese, colocação de enxerto ósseo sob compressão, obtenção de uma redução indireta com abertura do forame por restaurar a altura do disco, correção da lordose lombar e, finalmente, ablação do disco que seria um possível sítio de geração de dor. A inserção do cage com enxerto atualmente vem sendo cada vez mais utilizada pela via foraminal, o chamado TLIF (transforaminal lumbar interbody fusion) no caso das espondilolisteses L4-L5 e por via anterior o chamado ALIF (anterior lumbar interbody fusion) no caso das espondilolisteses L5-S1.
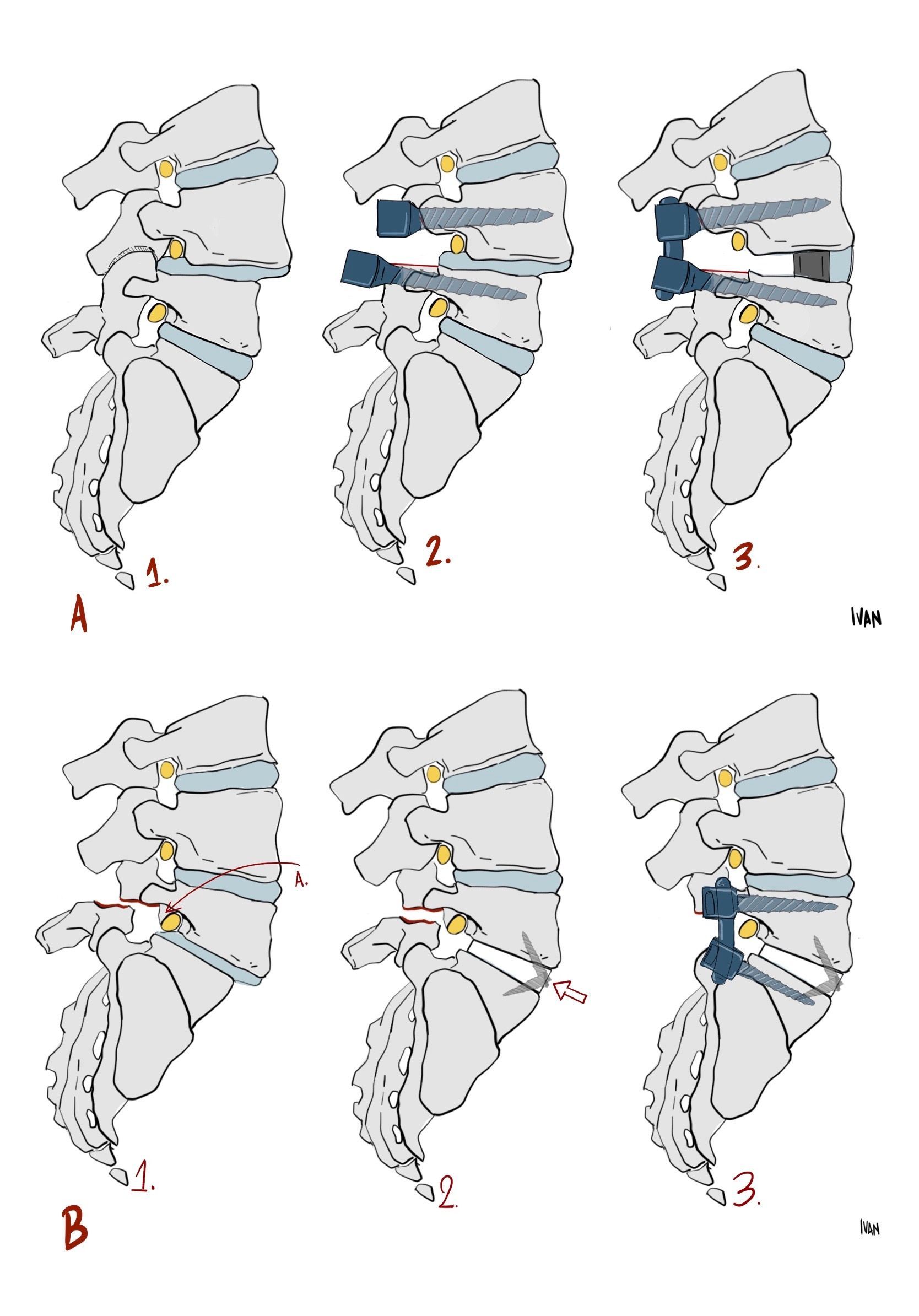
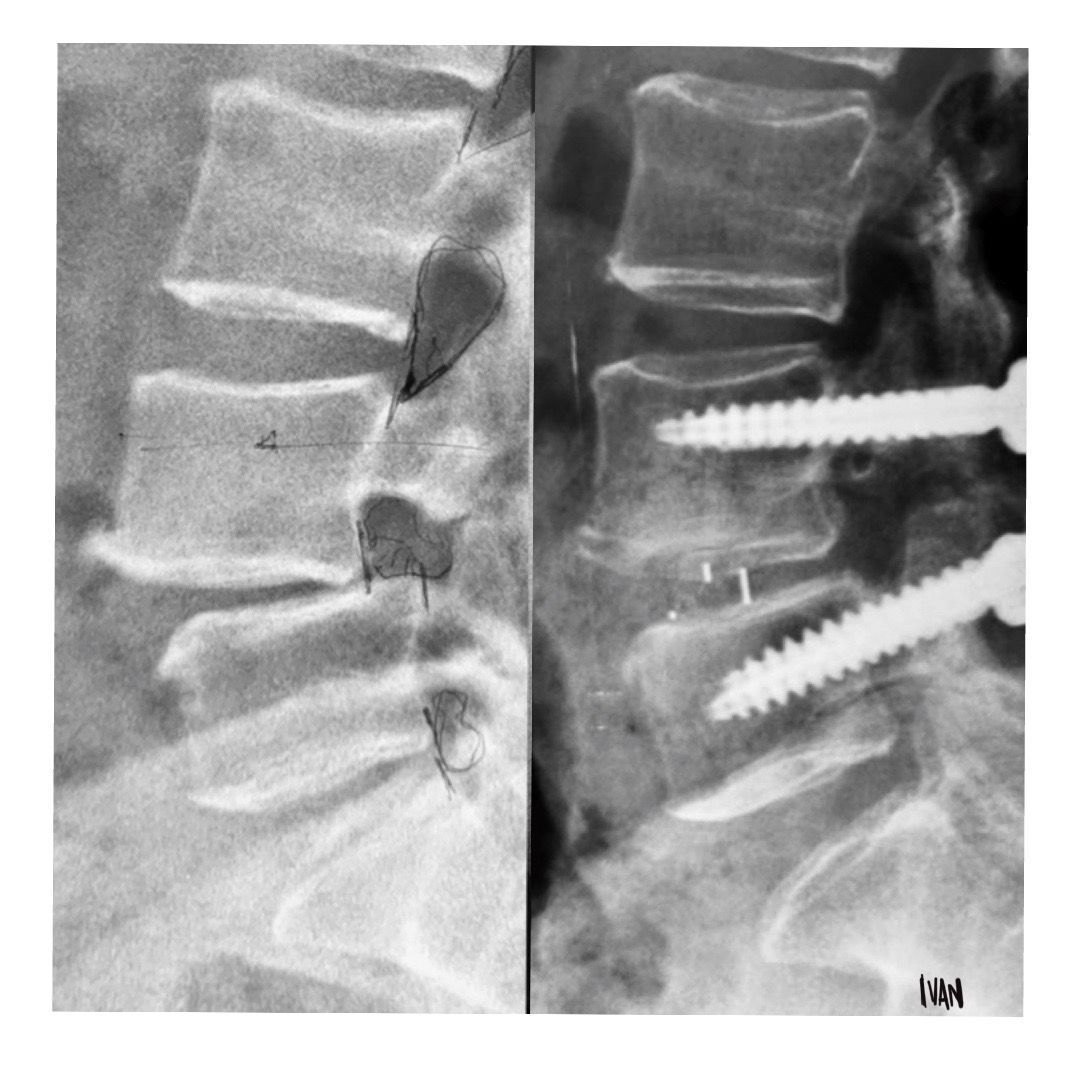
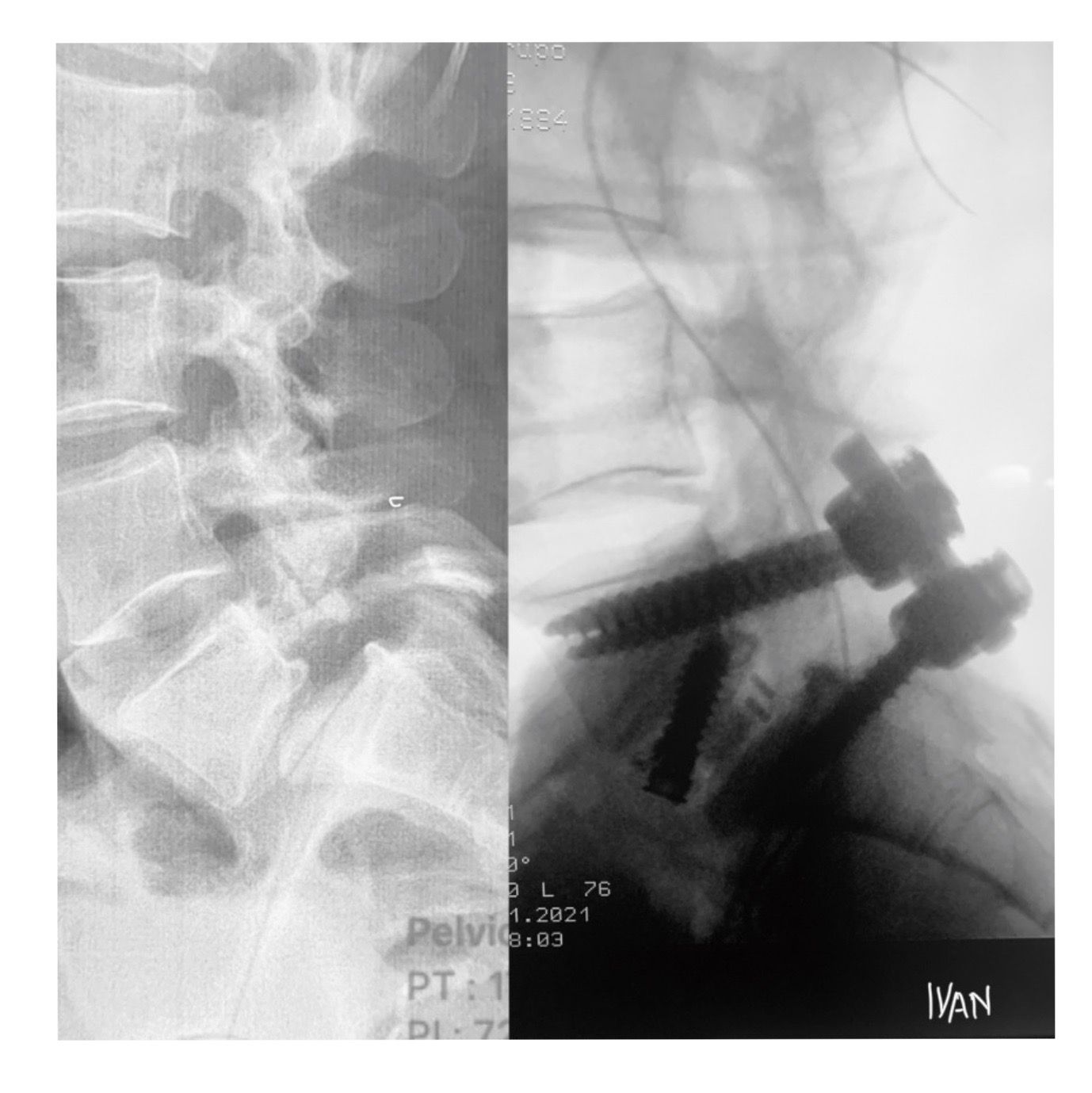
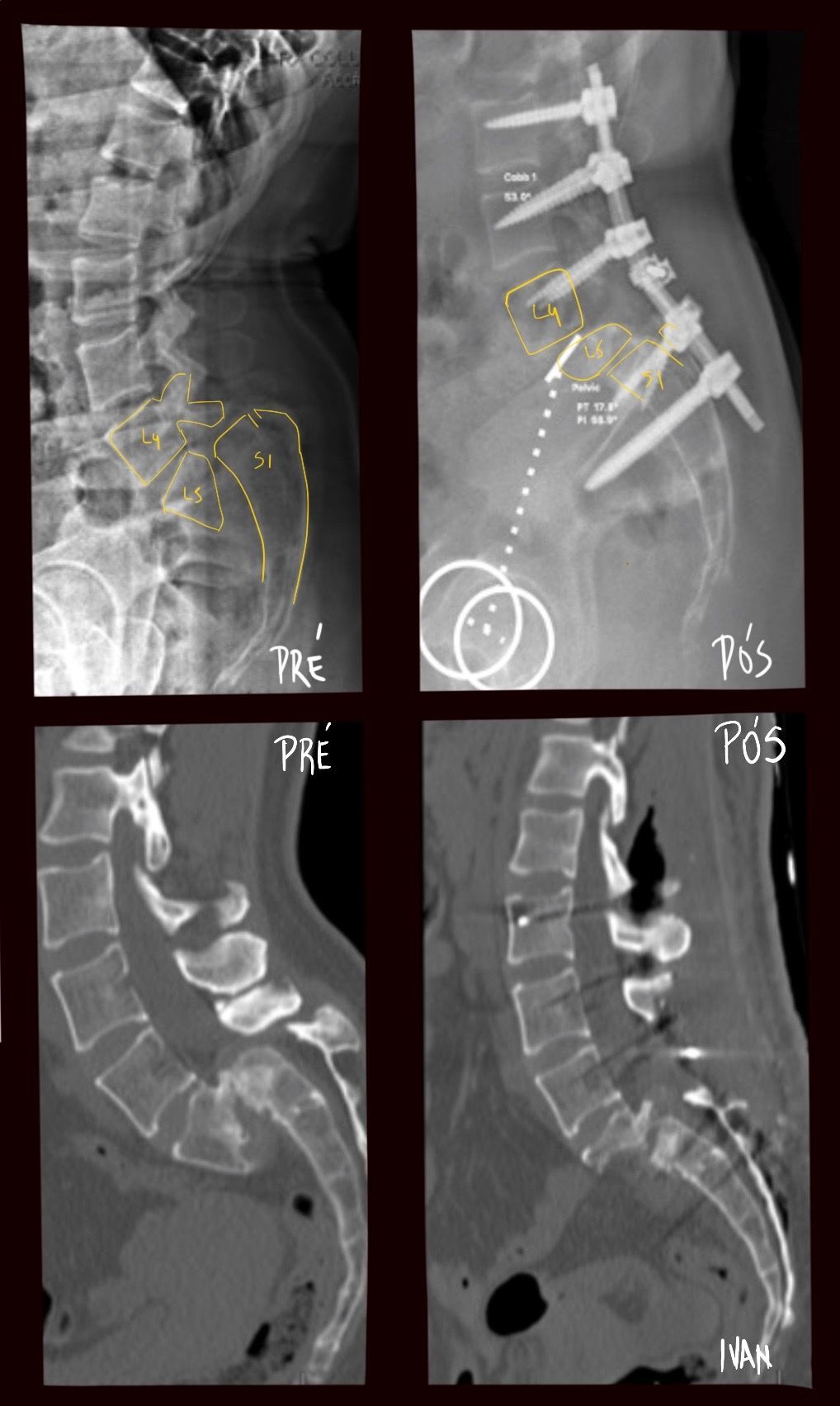
No caso das espondilolisteses de alto grau, ou seja, aquelas com mais de 50% de escorregamento, o tratamento inicial é conservador, porém a indicação cirúrgica é precoce, principalmente na criança. No adulto, a não melhora da dor ou a progressão do escorregamento é indicação de cirurgia. No caso de cirurgia, ainda existem várias dúvidas de qual seria o melhor tipo de tratamento. Pode-se ser realizado artrodese in situ, pois tem menor risco de lesão neurológica e menor morbidade, porém não há correção da deformidade e o aspecto clínico estético permanece o mesmo, apesar da melhora da dor.
Outra opção seria a redução cirúrgica por via posterior, que em geral necessita de uma osteotomia do sacro e tem maior risco de lesão neurológica. Para melhorar este aspecto, este procedimento pode ser feito em duas etapas.
Finalmente, a via anterior pode ser utilizada para redução cirúrgica, principalmente no caso de espondilolistese ístmica e daqueles com mais de 50% de escorregamento.
Neste caso, em especial, deve-se realizar uma fusão entre L5 e S1 associada a uma artrodese do mesmo nível, pois caso contrário pode haver progressão do escorregamento. É importante sempre lembrar que o foco é melhorar a dor do paciente e não somente reduzir o escorregamento, pois como já foi dito, a dor nem sempre está associada ao escorregamento e nem sempre a cirurgia pode melhorar o quadro álgico do paciente.
Conclusão
A espondilolistese é uma entidade bastante prevalente em nossa população, porém nem sempre é causa de dor. O diagnóstico se inicia com a história e exame físico detalhados, porém, a confirmação do diagnóstico e a avaliação de suas características anatômicas e biomecânicas necessitam da realização de exames de imagem como Rx simples, RNM e TC. O tratamento, em geral, é conservador, com uso de medicamentos, fisioterapia e uso de coletes. Os pacientes que não têm melhora com tratamento conservador, assim como aqueles com mais de 50% de escorregamento, ou ainda, aqueles com sintomas neurológicos, têm indicação cirúrgica. A cirurgia pode ser realizada por vias diversas, porém o foco sempre deve ser o alívio da dor do paciente.

Sobre o Profissional
Dr. Ivan Dias da Rocha
Ortopedia e Cirurgia da Coluna | CRM-SP 108277 RQE: 102191
Graduado em medicina pela USP São Paulo, Dr. Ivan fez residência médica e especialização em cirurgia da coluna no Hospital das Clínicas (Instituto de Ortopedia).
Possui mestrado com ênfase no tratamento de dor pela mesma instituição e fez mais de 20 cursos fora do país relacionados à área de cirurgia de coluna.
Além disso, é pós-graduado em dor no Hospital Albert Einstein e fez curso de intervenções guiadas por ultrassom também no Hospital das Clínicas.
Atualmente está fazendo pós-graduação em medicina regenerativa na Orthogen e atua como médico do grupo de coluna do Hospital das Clínicas.
